消化器内科医 加藤則廣氏
大腸内視鏡検査で大腸ポリープと診断されて心配されている方が少なくないと思います。今回は、大腸ポリープを取り上げます。
大腸ポリープは放置してもよい非腫瘍性のポリープと、治療を必要とする腫瘍性のポリープに大別されます。大腸ポリープの80%は腺腫と呼ばれる腫瘍性ポリープで、大腸がんの多くは腺腫から発生するとされています=図1=。しかし、がんがあってもポリープ内にとどまっていれば早期大腸がんです。ポリープが発見されたら進行がんになる前の早めの対処が重要です。
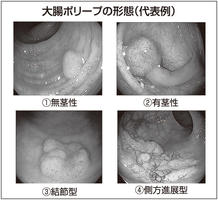
大腸ポリープの形態は、茎のあるものやないもの、また結節を形成したり側方に進展したりなど多様です。大きさもさまざまですが、5ミリ以下のポリープはがんが含まれる比率は0・46%と少ないことが報告されていて、また3年間の観察研究では腺腫が急激に大きくなったり、がんに進展したりすることが少ないため、日本消化器病学会の大腸ポリープの治療ガイドラインでは経過観察でもよいとされています。しかし、がんが含まれる比率は、ポリープの大きさが6~9ミリで3・3%、10ミリ以上では28・2%と高くなるため、6ミリ以上は内視鏡的な切除術の適応対象です。ただし大腸がんの多い欧米では大きさにかかわらず全ての大腸ポリープを切除する「クリーンコロン」の概念で治療されています。
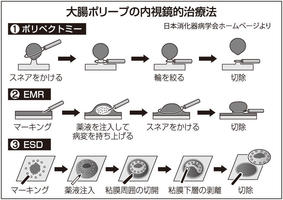
大腸ポリープの内視鏡的切除術は、小さなポリープや茎のあるポリープは①ポリペクトミーが選択されます。スネア(金属製の輪)と高周波電源を用いて熱凝固によって切除する治療法ですが、出血や穿孔(せんこう)などの偶発症もあるために最近は高周波電源を用いずにスネアだけで簡便に切除するコールドポリペクトミーが試みられています。
また大きめのポリープや結節型および側方進展型のポリープには②EMR(内視鏡的粘膜切除術)や③ESD(内視鏡的粘膜下層剥離術)が選択されます=図2=。なお切除後は出血や穿孔などの合併症予防のため切除部位にクリップを使用します。以前はクリップが体内に残っているとMRI(磁気共鳴画像装置)検査ができないこともありましたが、最近はMRIに影響しないクリップが用いられています。
最終的な良悪性の診断は、切除して回収したポリープを病理学的に診断します。その結果、がんがあっても粘膜内にとどまっていれば治癒したと診断されます。しかし、がんが粘膜下層まで広がっていれば追加の外科的切除が必要です。
最近は拡大内視鏡画像やAI(人工知能)を用いて病理学的診断ができる臨床研究が進められています。
(岐阜市民病院消化器内科部長)